
ជំងឺ 2 ទីមួយ (រលាកខួរក្បាលដោយធីកនិង borreliosis) គឺជារឿងធម្មតាបំផុតដែលនៅសេសសល់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យតិចជាងញឹកញាប់។ ឆ្កខ្លះអាចជាអ្នកផ្ទុកមេរោគជាច្រើនក្នុងពេលតែមួយ ហើយជាលទ្ធផល ឆ្លងទៅមនុស្សជាមួយនឹងជំងឺជាច្រើនក្នុងពេលតែមួយ។
ធីកខាំយ៉ាងណា

សត្វកណ្ដុរញីអាចនៅលើស្បែកពីច្រើនម៉ោងទៅមួយសប្តាហ៍ ហើយឈ្មោលអាចជាប់បានក្នុងរយៈពេលខ្លី ដោយបង្កើតជាខាំតូចៗ។ ដូច្នេះ ជាឧទាហរណ៍ ប្រសិនបើមនុស្សម្នាក់ឃើញសញ្ញាធីកមិនជាប់នឹងស្បែករបស់គាត់ ប៉ុន្តែគ្រាន់តែវារ នោះ វាមានប្រូបាបខ្ពស់ដែលថាធីកនោះបានខាំ។
តើកន្លែងណា និងនៅពេលណាដែលអ្នកទំនងជាទទួលបានខាំធីក?
ប្រជាជនដែលរស់នៅក្នុងតំបន់ដែលមានជំងឺរាតត្បាតគឺមានហានិភ័យខ្ពស់បំផុតក្នុងការឆ្លងជំងឺធ្ងន់ធ្ងរពីខាំធីក ក៏ដូចជាអ្នកដែលទៅលេងតំបន់ទាំងនេះក្នុងអំឡុងពេលពិសេស - ពីខែឧសភាដល់ពាក់កណ្តាលខែមិថុនា និងពីចុងខែសីហាដល់ចុងខែកញ្ញា។
ប៉ុន្តែគ្រោះថ្នាក់នៃការវាយលុកដោយឆ្កនៅតែមានពេញមួយកំឡុងពេលក្តៅនៃឆ្នាំ នៅពេលទៅលេងតំបន់ព្រៃស្ទើរតែទាំងអស់ សួនឧទ្យាន និងតំបន់ផ្សេងទៀតដែលមានស្មៅ និងជម្រកស្រមោល។ អ្នកថែមទាំងអាចទទួលបានខាំនៅក្នុង dacha របស់អ្នកឬ ក្នុងតំបន់ផ្ទះឯកជនរបស់អ្នក ប្រសិនបើស្មៅនៅទីនោះមិនត្រូវបានកាត់។

ចំនួនខាំអតិបរមាពីឆ្កដែលឆ្លង
ត្រូវបានចុះបញ្ជីជារៀងរាល់ឆ្នាំនៅស៊ីបេរី តំបន់អ៊ុយរ៉ាល់ និងតំបន់វ៉ុលកា។ ទោះបីជាយ៉ាងណាក៏ដោយ ចំនួនដ៏ច្រើនសន្ធឹកសន្ធាប់នៃអ្នកដែលត្រូវបានខាំជារៀងរាល់ឆ្នាំ ស្វែងរកជំនួយផ្នែកវេជ្ជសាស្ត្រនៅស្ទើរតែគ្រប់តំបន់នៃប្រទេសរុស្ស៊ី រួមទាំងនៅ Crimea និង Caucasus ផងដែរ។
តើធីកខាំលើផ្នែកណាខ្លះនៃរាងកាយ?
ឆ្កត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្នុងស្មៅជាចម្បងនៅកម្ពស់ 30 សង់ទីម៉ែត្រហើយតោងជាប់នឹងជើងរបស់អ្នកដែលឆ្លងកាត់។ ភាគច្រើនពួកគេកកកុញនៅលើស្មៅតាមផ្លូវ ធុំក្លិនមនុស្សឆ្លងកាត់ទីនេះ។ ពេលខ្លះពួកគេឡើងលើគុម្ពោត និងមែកឈើទាប។
នៅពេលដែលនៅលើរាងកាយរបស់មនុស្ស, ធីកចាប់ផ្តើមដើម្បីរកមើលកន្លែងជាមួយ ស្បែកស្តើងដែលងាយស្រួលខាំ ដូច្នេះភាគច្រើនវាជាប់នៅក្នុងតំបន់៖
- ក្រលៀន,
- ពោះនិងខ្នងទាប,
- ក្លៀក
- ដើមទ្រូង,
- ត្រចៀកនិងក,
- ស្បែកក្បាល។

ប្រសិនបើអ្នកសង្ស័យថាមានធីកខាំ និងសម្រាប់គោលបំណងបង្ការ ទាំងនេះគឺជាកន្លែងដែលគួរត្រួតពិនិត្យដោយប្រុងប្រយ័ត្នបំផុត បន្ទាប់ពីបានទៅលេងព្រៃ និងឧទ្យាន។
តើខាំធីកមើលទៅដូចអ្វី?
សញ្ញានៃការខាំនៅក្នុងមនុស្សម្នាក់ជួនកាលត្រូវបានកំណត់ត្រឹមតែចំណុចក្រហមតូចៗ និងហើមនៅកន្លែងរបួសប៉ុណ្ណោះ ហើយបន្ទាប់ពីប៉ុន្មានថ្ងៃស្បែកនឹងមានរូបរាងធម្មតា។ នៅក្រោមឥទ្ធិពលនៃទឹកមាត់ និង microtrauma ដែលបណ្តាលមកពីមាត់របស់ធីក ការរលាកបន្តិចបន្តួច និងប្រតិកម្មអាលែហ្សីក្នុងតំបន់កើតឡើងនៅលើស្បែក។ មិនមានការឈឺចាប់ទេប៉ុន្តែក្នុងករណីខ្លះអាចមានការរមាស់បន្តិចបន្តួច។

ការទៅជួបគ្រូពេទ្យគឺចាំបាច់ក្នុងករណីណាក៏ដោយ ទោះបីជាមិនមានប្រតិកម្មអវិជ្ជមានពីរាងកាយក៏ដោយ។ វគ្គនៃដំណាក់កាលដំបូងនៃជំងឺគ្រោះថ្នាក់ជួនកាលត្រូវបានលាក់; លើសពីនេះទៀតជំងឺមួយចំនួនមានរយៈពេល incubation យូរ។ មានតែការធ្វើតេស្តឈាមទេដែលអាចបញ្ជាក់ពីអវត្តមាននៃជំងឺនេះ។
សញ្ញានៃប្រតិកម្មអាលែហ្សីចំពោះខាំធីក
ប្រតិកម្មអាឡែហ្ស៊ីកើតឡើងក្នុងការឆ្លើយតបទៅនឹងទឹកមាត់ដែលធីកចូលក្នុងមុខរបួស។ ប្រតិកម្មបុគ្គលនៃរាងកាយគឺអាស្រ័យលើស្ថានភាពនៃសុខភាពទាំងមូល។ ផលវិបាកនៃខាំធីកគឺកាន់តែធ្ងន់ធ្ងរចំពោះអ្នកប្រតិកម្មអាឡែហ្ស៊ី កុមារ មនុស្សចាស់ និងមនុស្សដែលមានប្រព័ន្ធការពាររាងកាយចុះខ្សោយ។ ប្រតិកម្មអាលែហ្សីកម្រិតស្រាលអាចត្រូវបានធូរស្រាលជាមួយនឹងថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន។
សញ្ញាទូទៅនៃអាឡែស៊ី៖
- ភាពទន់ខ្សោយ;
- ងងុយដេក;
- ឈឺសន្លាក់;
- ឈឺក្បាល;
- ចង្អោរ;
- វិលមុខ,
- ការកើនឡើងសីតុណ្ហភាព;
- រមាស់ និងកន្ទួលនៅតំបន់ខាំ និងផ្នែកផ្សេងទៀតនៃរាងកាយ។
ជាមួយនឹងប្រតិកម្មអាលែហ្សីបុគ្គលខ្លាំង ការឆក់អាណាហ្វីឡាក់ទិចអាចកើតឡើង ដែលមុននឹង៖
- ពិបាកដកដង្ហើម;
- ភាពច្របូកច្របល់;
- Quincke's edema (ហើមយ៉ាងឆាប់រហ័សនិងធំនៃមុខ, បំពង់កឬអវយវៈ);
- ការបាត់បង់ស្មារតី។
ការឆក់អាណាហ្វីឡាក់ទិចអាចត្រូវបានធូរស្រាលដោយការគ្រប់គ្រងថ្នាំ prednisolone និង adrenaline ។ ប្រសិនបើរោគសញ្ញាបន្ទាប់ពីខាំធីកបង្ហាញពីប្រតិកម្មធ្ងន់ធ្ងរ ការហៅជាបន្ទាន់ទៅកាន់រថយន្តសង្គ្រោះគឺជាការចាំបាច់ បើមិនដូច្នេះទេអាចស្លាប់បាន។
សញ្ញានៃការវិវត្តនៃជំងឺរលាកស្រោមខួរ
រយៈពេល incubation នៃជំងឺរលាកស្រោមខួរក្បាលដោយធីកអាចមានរយៈពេលពី 4 ទៅ 14 ថ្ងៃ។ ក្នុងអំឡុងពេលនេះ អ្នកឆ្លងមិនមានបទពិសោធន៍អ្វីឡើយ។ បញ្ហាខាងក្រៅជាមួយនឹងសុខភាព។ បន្ទាប់មកសីតុណ្ហភាពកើនឡើងយ៉ាងខ្លាំងដល់ ៣៨-៣៩ អង្សាសេ អ្នកជំងឺមានគ្រុនក្តៅ បាត់បង់ចំណង់អាហារ ឈឺសាច់ដុំ និងភ្នែក ចង្អោរ ឬក្អួត និងឈឺក្បាលធ្ងន់ធ្ងរ។
បន្ទាប់មកការធូរស្បើយកើតឡើង អំឡុងពេលដែលអ្នកជំងឺមានអារម្មណ៍ធូរស្រាលខ្លះ។ នេះគឺជាដំណាក់កាលទីពីរនៃជំងឺនេះក្នុងអំឡុងពេលដែលប្រព័ន្ធសរសៃប្រសាទត្រូវបានប៉ះពាល់។ ក្រោយមក ជំងឺរលាកស្រោមខួរ រលាកខួរក្បាល និងខ្វិនអាចនឹងវិវឌ្ឍន៍។ បើមិនព្យាបាលទេ ទំនងជាស្លាប់។
បញ្ហាគឺថាសញ្ញានៃជំងឺនេះ។ ដំណាក់កាលដំបូងជារឿយៗមានការភ័ន្តច្រឡំជាមួយនឹងជំងឺផ្តាសាយ និងការឆ្លងមេរោគផ្លូវដង្ហើមស្រួចស្រាវ ដូច្នេះពួកគេមិនពិគ្រោះជាមួយវេជ្ជបណ្ឌិតទេ ប៉ុន្តែត្រូវប្រើថ្នាំដោយខ្លួនឯង។ ពេលណា សីតុណ្ហភាពខ្ពស់បន្ទាប់ពីរកឃើញ ឬសង្ស័យថាខាំធីក មិនគួរខ្ជះខ្ជាយពេលវេលាទេ - ការធ្វើតេស្តឈាម និងការព្យាបាលនៅមន្ទីរពេទ្យគឺចាំបាច់។
រោគសញ្ញា borreliosis
ប្រសិនបើឆ្កដែលផ្ទុកមេរោគ borreliosis ត្រូវបានខាំ កន្លែងខាំត្រូវមានរូបរាងនៃ erythema ជាក់លាក់ដែលកើនឡើងបន្តិចម្តងៗដល់ 10-20 សង់ទីម៉ែត្រ ហើយជួនកាលមានអង្កត់ផ្ចិតរហូតដល់ 60 សង់ទីម៉ែត្រ។ បំណះ erythema អាចមានរាងមូល រាងពងក្រពើ ឬ រាងមិនទៀងទាត់. ជនរងគ្រោះអាចមានការក្រហាយ រមាស់ និងឈឺចាប់នៅកន្លែងខាំ ប៉ុន្តែជាញឹកញាប់ សញ្ញាដំបូងត្រូវបានកំណត់ចំពោះ erythema តែមួយមុខ។
បន្ទាប់ពីពេលខ្លះ ព្រំដែននៃពណ៌ក្រហមដ៏សម្បូរបែបបង្កើតបានតាមវណ្ឌវង្កនៃកន្លែង ខណៈពេលដែលព្រំដែនខ្លួនវាមើលទៅហើមបន្តិច។ នៅកណ្តាល erythema ក្លាយជាពណ៌សស្លេកឬខៀវ។ បន្ទាប់ពីពីរបីថ្ងៃ សំបក និងស្លាកស្នាមកើតឡើងនៅតំបន់ខាំ ដែលបាត់ដោយគ្មានដានបន្ទាប់ពីប្រហែល 2 សប្តាហ៍។

រយៈពេល incubation មុនពេលរោគសញ្ញាដំបូងលេចឡើងមានចាប់ពីច្រើនថ្ងៃទៅ 2 សប្តាហ៍។ បន្ទាប់មកមកដំណាក់កាលដំបូងនៃជំងឺដែលមានរយៈពេលពី 3 ទៅ 30 ថ្ងៃ។ ក្នុងអំឡុងពេលនេះ អ្នកជំងឺមានការឈឺសាច់ដុំ ឈឺក្បាល ខ្សោយ អស់កម្លាំង ឈឺបំពង់ក ហៀរសំបោរ សាច់ដុំករឹង និងចង្អោរ។ បន្ទាប់មកសម្រាប់ពេលខ្លះជំងឺនេះអាចចូលទៅក្នុងទម្រង់មិនទាន់ឃើញច្បាស់រហូតដល់ច្រើនខែ ក្នុងអំឡុងពេលដែលបេះដូង និងសន្លាក់ត្រូវបានប៉ះពាល់។
ជាអកុសល erythema ជារឿយៗត្រូវបានគេច្រឡំថាជាប្រតិកម្មអាលែហ្សីក្នុងតំបន់ដោយមិនត្រូវបានគេពិចារណា សារៈសំខាន់ពិសេស. ហើយការឈឺចាប់ក្នុងដំណាក់កាលដំបូងនៃជំងឺនេះត្រូវបានគេសន្មតថាជាជំងឺផ្តាសាយ ឬធ្វើការលើសកម្លាំងនៅកន្លែងធ្វើការ ។ ជំងឺនេះឆ្លងចូលទៅក្នុងទម្រង់មិនទាន់ឃើញច្បាស់ ហើយប្រកាសដោយបើកចំហរដោយខ្លួនវាបន្ទាប់ពីពីរបីខែ នៅពេលដែលការខូចខាតធ្ងន់ធ្ងរដល់រាងកាយត្រូវបានធ្វើរួច។

សញ្ញានៃការវិវត្តនៃជំងឺផ្សេងៗ
ការកើនឡើងនៃសីតុណ្ហភាពដល់ 38 អង្សារសេ ឬខ្ពស់ជាងនេះអាចបង្ហាញពីការចាប់ផ្តើមនៃការវិវត្តនៃការឆ្លងមេរោគដែលបណ្តាលមកពីធីក។ វាជាការសំខាន់ក្នុងការចងចាំថារោគសញ្ញាដូចជាគ្រុនក្តៅមិនកើតឡើងភ្លាមៗបន្ទាប់ពីខាំនោះទេ។ រយៈពេល incubation នៃជំងឺមួយចំនួនអាចមានរយៈពេលរហូតដល់ 14 ថ្ងៃ (erlichiosis, ជំងឺឬសដូងបាត) ឬរហូតដល់ 21 ថ្ងៃ (tularemia) ។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសីតុណ្ហភាពខ្ពស់ រោគសញ្ញាខាងក្រោមអាចបង្ហាញពីការចាប់ផ្តើមនៃជំងឺនេះ៖
- ចង្វាក់បេះដូងលោតញាប់និងសម្ពាធកើនឡើង;
- ឈឺបំពង់ក អណ្តាតស្រោប និងហៀរសំបោរ;
- anorexia, ចង្អោរនិងក្អួត;
- ហើមកូនកណ្តុរ និងកន្ទួលលើមុខ (គ្រុនពោះវៀន);
- ហូរឈាមច្រមុះ ឈឺពោះ រាគ (tularimia);
- ញាក់, បែកញើស, អ័ព្ទខួរក្បាល, ឈឺខ្នងផ្នែកខាងក្រោម (គ្រុនឈាម) ។

បន្ទាប់ពីខាំធីក វាចាំបាច់ត្រូវវាស់សីតុណ្ហភាពប្រចាំថ្ងៃរយៈពេល 2 សប្តាហ៍ និងតាមដានសុខភាពរបស់អ្នក៖ រាល់ការផ្លាស់ប្តូរដែលលេចឡើងមិនអាចត្រូវបានគេអើពើបានទេ។
ជំនួយដំបូងសម្រាប់ការខាំធីក
អ្នកក៏គួរតែទៅពិគ្រោះជាមួយវេជ្ជបណ្ឌិតផងដែរ ប្រសិនបើដាននៃការខាំធីកដែលអាចកើតមាននៅលើស្បែក ឬប្រសិនបើសញ្ញាដែលបានពិពណ៌នាខាងលើនៃការឆ្លងមេរោគជាមួយនឹងធីកណាមួយលេចឡើង។ ប្រសិនបើចាំបាច់ បន្ទាប់ពីការពិនិត្យ វេជ្ជបណ្ឌិតនឹងចេញវេជ្ជបញ្ជាការព្យាបាលសមស្របដោយប្រើថ្នាំប្រឆាំងនឹងការរលាក និងថ្នាំប្រឆាំងនឹងបាក់តេរី ឬណែនាំការព្យាបាលដោយភាពស៊ាំ។
ការប្រើថ្នាំអង់ទីប៊ីយោទិចបន្ទាប់ពីខាំធីកមិនតែងតែត្រឹមត្រូវទេ។ ប្រសិនបើមិនអាចទៅជួបគ្រូពេទ្យភ្លាមៗ សម្រាប់គោលបំណងបង្ការជាបន្ទាន់ វាជាការប្រសើរក្នុងការប្រើថ្នាំ immunomodulators (ឧទាហរណ៍ iodantipyrine) ។ អ្នកដែលមានប្រតិកម្មអាឡែហ្ស៊ីអាចប្រើថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន។


"អូ រដូវក្តៅក្រហម ខ្ញុំនឹងស្រលាញ់អ្នក ប្រសិនបើវាមិនមែនសម្រាប់កំដៅ មូស និងរុយ។" ធីក។ ទោះបីជាវាមិនមែនជាការពិតក៏ដោយ - ធីកមិនរោទិ៍រំខាននិងមិនរំខានវាមិនជ្រៀតជ្រែកជាមួយនឹងការរីករាយនឹងធម្មជាតិ។ ប៉ុន្តែគាត់ដឹងពីការងាររបស់គាត់យ៉ាងច្បាស់ - គាត់ធ្វើឱ្យមនុស្សម្នាក់អសមត្ថភាពរយៈពេលពីរឬបីសប្តាហ៍ឬសូម្បីតែអស់មួយជីវិត។ ហើយគាត់ចាប់អារម្មណ៍លើមនុស្សម្នាក់ដូចជា " ផ្ទះបាយវាល"ក្លាយជាគួរឱ្យកត់សម្គាល់មុនមូសនិងរុយ - ដរាបណាផែនដីឡើងកំដៅរហូតដល់ 5 ដឺក្រេ ហើយនេះមិនមែនជារដូវក្តៅទាល់តែសោះ នេះគឺជាពេលវេលាចុងក្រោយបង្អស់ - ដើមខែឧសភា ពេលវេលាសម្រាប់អាហារដ្ឋាន សាច់អាំង គ្រែសួន។
ធីកដែលស្រេកឃ្លានមានទំហំតូចដូចគ្រាប់ flaxseed ។ ប៉ុន្តែគ្រាប់ពូជដែលបំពាក់ដោយជើងរឹងចំនួនបួនគូ proboscis បឺតជញ្ជក់ និងកាំបិតមុតស្រួចមួយគូ។ ជោគវាសនារបស់គាត់គឺការតោងនិងបៀម។ សម្រាប់នរណាម្នាក់ដែលដើរ - ក្នុងចំណោមស្មៅ, ព្រៃ, ព្រៃ។ នៅលើតួនៃ "អ្នករកសុី" ដ៏មានសក្តានុពល គាត់ជ្រើសរើសកន្លែងដែលមានស្បែកស្តើងបំផុត និងកប៉ាល់ដែលនៅជិតបំផុត។ នៅក្នុងមនុស្ស "ស្តង់ដារ" នេះទាក់ទងយ៉ាងជិតស្និទ្ធទៅនឹងស្បែកក្បាល តំបន់ត្រចៀក កែងដៃ និងជង្គង់។ ដៃនិងជើងក៏សមរម្យផងដែរ។ ដំណើរការនៃការ "ញ៉ាំ" មានរយៈពេលជាមធ្យមដប់ប្រាំនាទី។ ប៉ុន្តែប្រហែលជា 12 ម៉ោង។ ជួនកាលឆ្កកើនឡើងក្នុងបរិមាណ 100 - 120 ដងក្នុងអំឡុងពេលនេះ។ ចុះ "មេ" វិញ? តើពេលនេះគាត់ពិតជាមិនមានអារម្មណ៍អ្វីទាំងអស់មែនទេ? ស្មានតែគាត់មិនមានអារម្មណ៍៖ ទឹកមាត់របស់ឆ្កបឺតឈាមក៏ចាក់ថ្នាំស្ពឹក...
ភាពទន់ខ្សោយ, ខ្សោយ, ឈឺ, ស្ពឹកនៅក, ក្រវាត់ស្មា, ដៃនិងខ្នងទាប, ឈឺក្បាលធ្ងន់ធ្ងរ, វិលមុខ, photophobia, ចង្អោរ, ក្អួត - ដូច្នេះ រាងកាយមនុស្សប្រតិកម្មទៅនឹងជាតិពុលនៃមេរោគដែលបានកាន់កាប់វា។ សីតុណ្ហភាពជាក្បួនរក្សាយ៉ាងហោចណាស់ 38 ដឺក្រេ។ មុខ, ក, ផ្នែកខាងលើសាកសពមានពណ៌ក្រហមពីសរសៃឈាមដែលត្រូវបានបំពេញ។ ដូចគ្នានេះដែរអាចត្រូវបាននិយាយអំពី larynx និង sclera និង conjunctiva នៃភ្នែក។ ជំងឺក៏អាចចាប់ផ្តើមផងដែរ។ ការបាត់បង់ភ្លាមៗស្មារតី, ភាពរំជើបរំជួលផ្លូវចិត្តខ្លាំង, ភ្លេចភ្លាំង, ការវាយប្រហារស្រដៀងនឹងជំងឺឆ្កួតជ្រូក។ ការបាត់បង់ការតំរង់ទិសក្នុងលំហ paresis និងខ្វិននៃសាច់ដុំដៃ និងក ការកន្ត្រាក់តាមចង្វាក់ដោយឯកឯងនៅក្នុងក្រុមសាច់ដុំអវយវៈនីមួយៗក៏ជារោគសញ្ញានៃជំងឺរលាកខួរក្បាលដែលកើតដោយធីក ដែលជាទម្រង់ធ្ងន់ធ្ងរបំផុតរបស់វា។ ការកន្ត្រាក់ដោយឯកឯងទាំងនេះគឺជាការបង្ហាញមួយនៃរោគសញ្ញាដែលគេហៅថា hyperkinetic ។ វាត្រូវបានចុះបញ្ជីជាចម្បងចំពោះកុមារ និងក្មេងជំទង់ដែលមានអាយុក្រោម 16 ឆ្នាំ។ ហើយពេលខ្លះវានៅតែមានរយៈពេលជាច្រើនឆ្នាំបន្ទាប់ពីការជាសះស្បើយឡើងវិញ។
ទោះជាយ៉ាងណាក៏ដោយ បញ្ហាដែលឆ្កអាចបង្កដល់មនុស្សម្នាក់មិនត្រូវបានកំណត់ចំពោះជំងឺរលាកខួរក្បាលនោះទេ។ នៅត្រីមាសចុងក្រោយនៃសតវត្សចុងក្រោយ ការឆ្លងមួយទៀតដែលចម្លងដោយវាត្រូវបានពិពណ៌នា - ធីក-borreliosis (ជំងឺ Lyme) ។ ទោះបីជាខុសគ្នា ការបង្ហាញគ្លីនិក borreliosis ត្រូវបានគេស្គាល់ជាយូរមកហើយ - ជាជំងឺឯករាជ្យឬរោគសញ្ញានៃប្រភពដើមមិនស្គាល់។ ទាំងនេះគឺជាទម្រង់មួយចំនួននៃជំងឺរលាកស្បែក, រលាកសរសៃប្រសាទ, រលាកស្រោមខួរ, រលាកសន្លាក់។ (ហើយ borreliosis ត្រូវបានពិពណ៌នាជាលើកដំបូងថាជាការផ្ទុះឡើងនៃជំងឺរលាកសន្លាក់ក្នុងតំបន់។ សរីរាង្គផ្សេងគ្នានិងប្រព័ន្ធ។ ប៉ុន្តែជាដំបូងនៃការទាំងអស់, ស្បែក, ប្រព័ន្ធ musculoskeletal, ប្រព័ន្ធប្រសាទនិងបេះដូង។ ហើយអ្វីដែលគ្រោះថ្នាក់នោះគឺថា វាមិនតែងតែធ្វើភ្លាមៗនោះទេ ជំងឺនេះអាចដេកមិនលក់នៅក្នុងខ្លួន ឬរីកចម្រើនយឺតៗអស់ជាច្រើនឆ្នាំ។ ប៉ុន្តែក្នុងករណីភាគច្រើន ព្រឹត្តិការណ៍បែបនេះអាចត្រូវបានជៀសវាង - ប្រសិនបើអ្នកយកចិត្តទុកដាក់ចំពោះខ្លួនអ្នក។ ការពិតគឺថានៅក្នុងប្រហែល 7 ក្នុងចំណោមដប់ករណី សញ្ញាខាំនៃសញ្ញាធីកដែលឆ្លងមេរោគ borreliosis គឺអាចកត់សម្គាល់បាននៅលើស្បែក ហើយសំខាន់គឺលក្ខណៈខ្លាំងណាស់។ ហើយនេះអនុញ្ញាតឱ្យអ្នកពិគ្រោះជាមួយវេជ្ជបណ្ឌិតទាន់ពេល ធ្វើការវិនិច្ឆ័យត្រឹមត្រូវ និងចាប់ផ្តើមព្យាបាល ដំណាក់កាលដំបូងជំងឺ។ ប៉ុន្តែតើអ្វីជាលក្ខណៈនៃដាននេះ? យើងបានសួរប្រធានមន្ទីរពិសោធន៍នៃប្រព័ន្ធភាពស៊ាំនៃជំងឺរលាកខួរក្បាលនៅវិទ្យាស្ថានជំងឺរលាកសួត និងជំងឺរលាកស្រោមខួរដែលដាក់ឈ្មោះតាម។ វេជ្ជបណ្ឌិត Chumakov វិទ្យាសាស្ត្រវេជ្ជសាស្ត្រ, សាស្រ្តាចារ្យ វ៉ាន់ឌូ ពោកឌិន។
អ្វីដែលគេហៅថា erythema ចិញ្ចៀនលេចឡើងនៅជុំវិញកន្លែងខាំ - ក្រហមជាមួយនឹងការហើមនៅគែម។ វាអាចតូច វាអាចធំណាស់។ ប៉ុន្តែក្នុងករណីណាក៏ដោយ វាជាការប្រសើរក្នុងការបង្ហាញវាទៅវេជ្ជបណ្ឌិត។ យ៉ាងណាមិញ ជំងឺ Lyme ទោះបីជាវាត្រូវបានចាត់ទុកថាមិនធ្ងន់ធ្ងរដូចជំងឺរលាកខួរក្បាលដែលកើតដោយធីកក៏ដោយ ក៏ងាយនឹងកើតមានជំងឺរ៉ាំរ៉ៃផងដែរ សូម្បីតែបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលា និងការព្យាបាលគ្រប់គ្រាន់ក៏ដោយ។
បើនិយាយពីអត្រាប្រេវ៉ាឡង់ តើវាអាចប្រៀបធៀបទៅនឹងជំងឺរលាកស្រោមខួរក្បាលដែលកើតដោយធីកដែរឬទេ?
Borreliosis និង tick-borne encephalitis គឺបណ្តាលមកពីប្រភេទឆ្កដូចគ្នា។ ដូច្នេះប្រភពរបស់វាគឺដូចគ្នា។ មានតែពួកគេទេដែលទទួលរងពីជំងឺ borreliosis ញឹកញាប់ជាង។ ច្រើនទៀតដែលសូម្បីតែនៅទីក្រុងមូស្គូ និងតំបន់មួយក៏គួរភ័យខ្លាចយ៉ាងធ្ងន់ធ្ងរចំពោះខាំធីក ហើយមិនមែនដោយសារតែគ្រោះថ្នាក់នៃការកើតរោគរលាកខួរក្បាលនោះទេ។
វាត្រូវបានគេជឿថាប្រហែល 4 ភាគរយនៃឆ្កត្រូវបានឆ្លងមេរោគរលាកខួរក្បាល។ ប៉ុន្តែនេះគឺជាមធ្យមភាគជាតិ។ មានតំបន់ដែលភាគរយនេះខ្ពស់ជាងច្រើន។ អ៊ុយរ៉ាល់ និងស៊ីបេរី នាំមុខជារៀងរាល់ឆ្នាំក្នុងចំនួនករណីនៃជំងឺរលាកខួរក្បាលដោយសារធីកនៅក្នុងប្រទេសរបស់យើង។ ជាឧទាហរណ៍នៅ Yekaterinburg អ្នកមិនចាំបាច់ចូលទៅក្នុងព្រៃដើម្បី "យកធីក" ទេ - គ្រាន់តែដើរក្នុងឧទ្យាន។
ហើយគ្មានឆ្ងល់ទេ។ ក្នុងចំណោមរបាយការណ៍កាលពីឆ្នាំមុន ខ្ញុំបានឃើញព័ត៌មានដែលជាឧទាហរណ៍ក្នុង តំបន់ Tomskអត្រាកើតជំងឺរលាកខួរក្បាលដោយធីកគឺខ្ពស់ជាងមធ្យមភាគជាតិ១០ដង។ ហើយសោធននិវត្តន៍ម្នាក់មិនចាំបាច់ទៅឧទ្យានដើម្បី "យកធីក" ទេ - គាត់កំពុងរង់ចាំជីដូននៅលើយ៉រផ្ទាល់ខ្លួនរបស់នាង។ វាប្រហែលជាមិនហូរទៅទីនោះដោយស្រួលទេ?
នៅតំបន់អ៊ុយរ៉ាល់ និងស៊ីបេរី គ្រប់ទម្រង់នៃជំងឺត្រូវបានរកឃើញ ប៉ុន្តែភាគច្រើនវាមិនធ្ងន់ធ្ងរបំផុតនោះទេ។ ប៉ុន្តែនៅលើ ចុងបូព៌ាមនុស្សជាច្រើនបានទទួលរងពីអ្វីដែលគេហៅថាទម្រង់សំខាន់នៃជំងឺរលាកខួរក្បាលដែលកើតដោយធីក។ ពួកគេគឺធ្ងន់ធ្ងរបំផុតដែលមានផលវិបាកធ្ងន់ធ្ងរ។ ហើយជីវិតអ្នកជំងឺច្រើនតែប្រឈមនឹងគ្រោះថ្នាក់។ ដោយវិធីនេះនៅ Urals, Khabarovsk និង តំបន់ Yaroslavlមានករណីឆ្លងមេរោគរលាកខួរក្បាលដោយធីកតាមរយៈទឹកដោះពពែឆៅ។
វាប្រែថាអ្នកមិនអាចដើរស្ងាត់ ឬផឹកទឹកដោះគោបានទេ។ ដូច្នេះតើអ្នករាល់គ្នាត្រូវចាក់វ៉ាក់សាំងទេ?
បច្ចុប្បន្ននេះ ការចាក់វ៉ាក់សាំងប្រឆាំងនឹងជំងឺរលាកស្រោមខួរក្បាលដែលកើតដោយធីក មិនត្រូវបានរាប់បញ្ចូលក្នុងប្រភេទនៃការចាក់វ៉ាក់សាំងជាកាតព្វកិច្ចនោះទេ។ ប៉ុន្តែតាមតំបន់ដែលងាយរងគ្រោះ ពិតណាស់វិធីសាស្ត្រគឺខុសគ្នា។ ជាឧទាហរណ៍ អ្នកស្រុកនៅ Novosibirsk Akademgorodok តែងតែឃើញពីការឈឺចាប់របស់អ្នកដែលឈឺដោយសារខាំធីក។ បាទ មានការស្លាប់។ ដូច្នេះ គ្មានអ្នកណាម្នាក់ក្នុងចំណោមពួកគេ រួមទាំងសាស្ត្រាចារ្យ និងអ្នកសិក្សាផង ចាំបាច់ត្រូវបញ្ចុះបញ្ចូល។
បន្ទាប់មក តើអ្នកអាចជួយអ្នកអានរបស់យើងរុករកវ៉ាក់សាំងបានទេ? យ៉ាងណាមិញឥឡូវនេះពួកគេនៅលើ ទីផ្សាររុស្ស៊ីបួន។ បើមានជម្រើស តើអ្នកគួរជ្រើសរើសមួយណា?
ពិតជាមានវ៉ាក់សាំងចំនួនបួន៖ រុស្ស៊ីពីរ (រួមទាំងវ៉ាក់សាំងពីវិទ្យាស្ថានរបស់យើង) និងពីរបាននាំចូល។ វ៉ាក់សាំងរុស្ស៊ីដែលអ្នកយល់ថាមានតម្លៃថោកជាង។ ប៉ុន្តែពួកវាត្រូវបានផលិតក្នុងទម្រង់ស្ងួត - ដំណោះស្រាយរំលាយត្រូវបានរួមបញ្ចូល។ វ៉ាក់សាំងអូទ្រីសមានជាដំណោះស្រាយដែលត្រៀមរួចជាស្រេចក្នុងសឺរាុំងដែលអាចចោលបាន។ នោះជាភាពខុសគ្នាទាំងស្រុង។
ប៉ុន្តែប្រាកដណាស់ថាសុខភាពរបស់អ្នករាល់គ្នាមិនអនុញ្ញាតឱ្យពួកគេទទួលបានថ្នាំបង្ការទាំងនេះទេ?
contraindications ត្រូវបានកំណត់នៅក្នុងការណែនាំ។ ហើយវ៉ាក់សាំងគួរតែត្រូវបានគ្រប់គ្រងតែបន្ទាប់ពីការពិនិត្យនិងការពិនិត្យសមស្រប។
ជំងឺនេះធ្ងន់ធ្ងរ - វាអាចត្រូវបានសន្មត់ថាវ៉ាក់សាំងក៏ពិបាកក្នុងការអត់ធ្មត់ផងដែរ។
តាមក្បួនមួយការចាក់វ៉ាក់សាំងមិនបណ្តាលឱ្យមានការឈឺចាប់ណាមួយឡើយ។ ប៉ុន្តែជាការពិតណាស់ មនុស្សទាំងអស់គឺខុសគ្នា។ មនុស្សមួយចំនួនអាចជួបប្រទះការឡើងក្រហមនៅកន្លែងដែលចាក់វ៉ាក់សាំង អ្នកខ្លះទៀតអាចឈឺក្បាល និងក្តៅខ្លួន។ ប៉ុន្តែពេលខ្លះមនុស្សបង្ករឿងទាំងអស់នេះដោយខ្លួនឯង។ សម្រាប់ពេលខ្លះបន្ទាប់ពីការចាក់វ៉ាក់សាំង មនុស្សម្នាក់ពិតជាងាយរងគ្រោះជាងធម្មតា។ ហើយអ្នកគ្រាន់តែត្រូវថែរក្សាខ្លួនអ្នកបន្តិចបន្តួចប៉ុណ្ណោះ៖ ជៀសវាងការឡើងកំដៅខ្លាំង និងការថយចុះកម្តៅ សម្រាកឱ្យបានច្រើន ហើយមិនស្ថិតក្រោមកាលៈទេសៈណាក៏ដោយ កុំពិសាគ្រឿងស្រវឹង។
របៀបធ្វើឥរិយាបទនៅក្នុងព្រៃ
ពេលចូលព្រៃ ព្យាយាមការពារខ្លួនពីការវាយប្រហារដោយឆ្ក៖
ស្លៀកសម្លៀកបំពាក់ពណ៌ស្រាល ជាមួយនឹងដៃអាវវែងដែលសមនឹងកដៃ។ ចងខោរបស់អ្នកចូលទៅក្នុងស្បែកជើងកវែងខ្ពស់; ត្រូវប្រាកដថាពាក់មួក (កន្សែងឬមួក); ព្យាបាលសម្លៀកបំពាក់ជាមួយនឹងថ្នាំសំលាប់មេរោគ;
ពេលដើរកាត់ព្រៃ ព្យាយាមនៅកណ្តាលផ្លូវ ប្រយ័ត្នស្មៅខ្ពស់ និងគុម្ពោត។
វាមិនពិបាកក្នុងការសម្គាល់ធីកព្រៃទេ៖ វាមើលទៅដូចជាសត្វល្អិតពណ៌ត្នោតក្រហម។ ធីកដែលស្រេកឃ្លានគឺតូចត្រឹមតែ 2-3 ម។ ធីកដែលបាន "បរិភោគ" "លូតលាស់" រហូតដល់ 10-15 ម។
ប្រសិនបើមានឆ្កច្រើន ហើយអ្នកនៅតែត្រូវបង្ខំចិត្តស្នាក់នៅក្នុងព្រៃ សត្វល្អិតដែលយកចេញពីសម្លៀកបំពាក់ និងរាងកាយរបស់អ្នកគួរបោះចូលទៅក្នុងពាងមួយដែលមានប្រេងកាត ឬអាស៊ីតកាបូលីក ឬដុតចោល។ មិនស្ថិតក្នុងកាលៈទេសៈណាដែលគេត្រូវបោះចោល ឬកម្ទេចចោលឡើយ។ សញ្ញាធីកដែលបានបញ្ចេញនឹងព្យាយាមភ្ជាប់ខ្លួនវាម្តងទៀត ហើយប្រសិនបើកំទេចវាអាចឆ្លងមេរោគ ជាពិសេសប្រសិនបើមានស្នាមប្រេះនៅលើដៃ។
ប្រសិនបើអ្នកត្រូវការចំណាយពេលយប់នៅក្នុងព្រៃ ការជ្រើសរើសកន្លែងសម្រាប់តង់ ឬកន្លែងស្នាក់នៅបណ្តោះអាសន្នគឺមានសារៈសំខាន់ខ្លាំងណាស់។ នេះគួរតែជាកន្លែងស្ងួត និងបើកចំហ ប្រសិនបើអាចធ្វើទៅបានដោយគ្មានបន្លែឈើ។ វាគួរតែត្រូវបានជម្រះពីឈើងាប់និងគុម្ពោតហើយព្យាបាលដោយដំណោះស្រាយ 10% DDT ក្នុងអត្រា 5-10 ក្រាម / ម 2 ។
អ្នកមិនអាចយកស្មៅដែលកាត់ថ្មីៗចូលក្នុងតង់បានទេ។ ស្ងួតវានៅលើព្រះអាទិត្យជាមុន - ដោយផ្ទាល់ mite កាំរស្មីព្រះអាទិត្យទ្រាំលែងបាន ទុកចោល។
ធីកអាចវារទៅលើមនុស្សពីរាងកាយរបស់សត្វចិញ្ចឹម រួមទាំងឆ្មា និងឆ្កែ។ អ្នកអាចយកធីកចូលផ្ទះដោយមានស្មៅ ភួងផ្កា ឬលើសម្លៀកបំពាក់។ នេះជារបៀបដែលកុមារតូចៗជួនកាលឆ្លងមេរោគ។
ស្ងោរសម្លាប់មេរោគរលាកខួរក្បាលដោយធីកក្នុងរយៈពេល ២ នាទី។
ប្រសិនបើធីកខាំអ្នក។
ប្រសិនបើអ្នករកឃើញសញ្ញាធីកនៅលើខ្លួនរបស់អ្នក សូមព្យាយាមដកវាចេញដោយមិនបង្អង់យូរ ប៉ុន្តែក៏មិនមានការរំខានដែរ។ ទាញរាងកាយរបស់ធីកទៅខាងស្តាំ និងខាងឆ្វេងដោយថ្នមៗ ដោយព្យាយាមដោះលែង proboscis ។ អ្នកអាចរំអិលសញ្ញាធីកដោយប្រេងខ្លះ - នេះនឹងធ្វើឱ្យកិច្ចការកាន់តែងាយស្រួល។ ប្រសិនបើ proboscis នៅតែមាននៅក្នុងមុខរបួស យកវាចេញដូចជាពុះ។ លាបមុខរបួសជាមួយអ៊ីយ៉ូត ឬអាល់កុល ហើយព្យាយាមទៅជួបគ្រូពេទ្យឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។ ភ្លាមៗបន្ទាប់ពីខាំ អ្នកអាចត្រូវបានគេចាក់ថ្នាំបង្ការ។ ប៉ុន្តែវាជាការល្អប្រសិនបើអ្នកអាចរក្សាទុកសាកសពរបស់ធីក ឬបំណែករបស់វា - ផ្ទេរវាទៅមន្ទីរពិសោធន៍ឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន - ពួកគេនឹងកំណត់ថាតើវាឆ្លងឬអត់។
អ្នកជំងឺដែលមានជំងឺរលាកស្រោមខួរមិនឆ្លងទាល់តែសោះ ប៉ុន្តែមនុស្សជាច្រើនប្រហែលជាមានអារម្មណ៍ស្ងប់ប្រសិនបើពួកគេដឹង៖ មេរោគស្លាប់ដោយសារការប៉ះពាល់ជាមួយជាតិអាល់កុល សារធាតុ formaldehyde phenol ថ្នាំសំលាប់មេរោគផ្សេងៗ ក៏ដូចជាពីកាំរស្មីអ៊ុលត្រាវីយូឡេ។
|
កត់ចំណាំ |
ចំនួនប្រជាជនកំពូលនៃឆ្ក ixodid នៅទីក្រុងមូស្គូ និងតំបន់នេះកើតឡើងនៅពាក់កណ្តាលខែឧសភា ជាមួយនឹងការផ្លាស់ប្តូរដែលអាចកើតមានក្នុងរយៈពេលមួយ ឬពីរទសវត្សរ៍ឆ្ពោះទៅដើមខែ ឬចុងខែ អាស្រ័យលើធម្មជាតិនៃនិទាឃរដូវ។ ប៉ុន្តែពួកគេសកម្មរហូតដល់ចុងខែកញ្ញា - ដើមខែតុលា។ លើសពីនេះទៅទៀត ប្រូបាប៊ីលីតេនៃ "ការរើស" ពួកវានៅក្នុងព្រៃស្រល់-ស្រល់ និងស្រល់-ស្រល់ គឺធំជាងនៅក្នុងព្រៃស្លឹកឈើ និងស្រល់ភាគច្រើន។ ជាទូទៅធីកស្រឡាញ់ព្រៃឈើ coniferous ហើយនៅក្នុងពួកគេ - ការកាប់ឈើដែលបន្សល់ទុកដោយមនុស្ស។ មានសត្វកកេរច្រើនណាស់!
IN ឆ្នាំមុនមានអ្នករស់នៅទីក្រុងច្រើនជាងគេក្នុងចំណោមអ្នកដែលមានជំងឺរលាកខួរក្បាលដោយសារធីក។ ពួកវាឆ្លងមេរោគនៅក្នុងព្រៃជាយក្រុង ដីសួនច្បារ និងសួនបន្លែ។
ការពិពណ៌នាទូទៅ
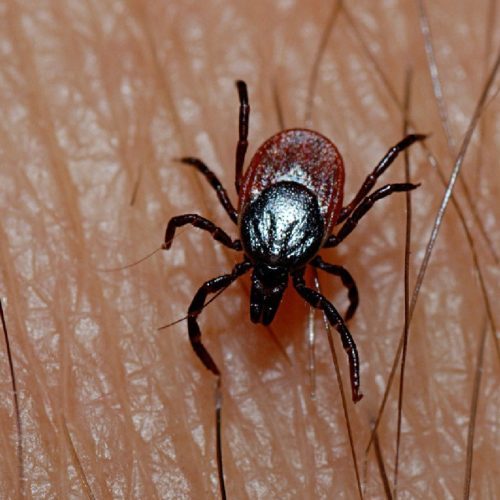
ឆ្កត្រូវបានចាត់ថ្នាក់ជាសត្វ ពីព្រោះមិនដូចសត្វល្អិតទេ វាមានជើង 4 គូ រាងកាយត្រូវបានបែងចែកទៅជា cephalothorax និងពោះដែលហើមយ៉ាងខ្លាំងនៅពេលដែលពោរពេញទៅដោយឈាម ហើយអង់តែនគឺអវត្តមានទាំងស្រុង។ ទំហំរបស់ arthropods ប្រែប្រួលពី 0.2 ទៅ 5 ម។ ជើងមានក្រញ៉ាំជើង និងស្នប់ដូចដើម ដោយមានជំនួយពីធីកត្រូវបានភ្ជាប់យ៉ាងរឹងមាំទៅនឹងរាងកាយរបស់ជនរងគ្រោះ។
សកម្មភាពធីកគឺខ្សោយបំផុតនៅក្នុងខែកញ្ញាប៉ុន្តែប្រសិនបើរដូវស្លឹកឈើជ្រុះក្តៅអ្នកអាចទទួលបានខាំសូម្បីតែនៅក្នុងខែតុលា។ Arachnids hibernate នៅពេលដែលសីតុណ្ហភាពនៅលើទែម៉ូម៉ែត្រធ្លាក់ចុះក្រោម +4 ° C ។
បុរសនិងស្ត្រី
 ឆ្កញីមានទំហំធំ និងគ្រោះថ្នាក់ជាងឈ្មោល។
ឆ្កញីមានទំហំធំ និងគ្រោះថ្នាក់ជាងឈ្មោល។ មនុស្សស្រីមានគ្រោះថ្នាក់បំផុត ព្រោះវានៅជាប់នឹងស្បែកយូរ ហើយទំនាក់ទំនងជាមួយទឹកមាត់អូសបន្លាយ។ សត្វអាចផឹកឈាមបានជាច្រើនថ្ងៃ កាន់តែធំឡើងៗ រហូតដល់វាធ្លាក់ចេញ។ នៅពេលមួយ ស្ត្រីអាចផឹកឈាមក្នុងបរិមាណធំជាងទំហំខ្លួន ១០ ដង។
អ្នកជញ្ជក់ឈាមតូចៗមកពីពិភពនៃសត្វសន្លាក់ឆ្អឹងគឺសកម្មជាពិសេសនៅក្នុងរដូវក្តៅនៅពេលដែលពួកគេចាប់ផ្តើមចិញ្ចឹមយ៉ាងខ្លាំង។ មនុស្សជាច្រើនមិនដឹងថា ខាំធីក មានគ្រោះថ្នាក់ប៉ុណ្ណាសម្រាប់មនុស្សទេ ដូច្នេះហើយពួកគេចូលទៅក្នុងព្រៃ ឬវាលស្មៅដោយគ្មានឧបករណ៍ការពារ។ អ្នកត្រូវស្វែងយល់ថាតើឆ្កណាដែលផ្ទុកមេរោគ និងរបៀបដែលអ្នកអាចជៀសវាងការជួបពួកវា។
គ្រោះថ្នាក់នៃការបូមឈាមតូចៗចំពោះមនុស្ស
ឆ្មា Taiga និងឆ្កែ - អ្នកដឹកជញ្ជូនសំខាន់នៃការឆ្លងមេរោគ - ជាកម្មសិទ្ធិរបស់គ្រួសារ Ixodidae នៃថ្នាក់ arachnid ។ ញី និងដង្កូវស៊ីចំណី ឡើងលើដើមស្មៅ និងព្យួរមែកឈើ និងដើមឈើ។ ធីកដោយអត់ធ្មត់រង់ចាំរាប់ម៉ោង និងថ្ងៃដើម្បីឱ្យសត្វឈាមក្តៅ ឬមនុស្សឆ្លងកាត់។
ទំហំនៃឆ្កដែលស្រេកឃ្លានមិនលើសពី 2-4 ម។ ពោះរបស់ស្ត្រីដែលបានបឺតឈាមកើនឡើងដល់ 10 ម។ ធីកមានអវយវៈចំនួន ៤ គូ និងមាត់ដែលបឺតជញ្ជក់។ វាងាយស្រួលជាងសម្រាប់អ្នកបូមឈាមដំបូងដើម្បីតោងសម្លៀកបំពាក់ ឬសក់របស់មនុស្ស បន្ទាប់មកវារទៅតំបន់នៃរាងកាយដែលមានស្បែកស្តើង និងឆ្ងាញ់។ ជាធម្មតា ឆ្ក ត្រូវបានរកឃើញនៅខាងក្រោយត្រចៀក កែងដៃ កជើង និងជង្គង់។
ចំណាំ! ការឆ្លងមេរោគរបស់មនុស្សដែលមានជំងឺគ្រោះថ្នាក់កើតឡើងប្រសិនបើរាងកាយរបស់ធីកមានភ្នាក់ងារបង្ករោគ: បាក់តេរីវីរុសប្រូតូហ្សូ។

គ្រោះថ្នាក់ចម្បងនៃឆ្កគឺថាពួកវាជាអ្នកផ្ទុកជំងឺដ៏គ្រោះថ្នាក់។
ឆ្កនាំជំងឺ៖
- ជំងឺរលាកខួរក្បាលដែលកើតដោយធីក។
- Borreliosis (ជំងឺ Lyme) ។
- ការឆ្លងជំងឺគ្រុនពោះវៀនដែលកើតឡើងវិញ។
- Tularemia ។
- ជម្ងឺ Ehrlichiosis ។
- Babesiosis ។
ការឆ្លងពីរដំបូងគឺជារឿងធម្មតាមួយផ្សេងទៀតគឺកម្រ។ មេរោគមិនចាំបាច់ចម្លងរាល់ពេលជាមួយទឹកមាត់ធីកទេ។ ទោះជាយ៉ាងណាក៏ដោយ វាមិនអាចទៅរួចទេក្នុងការកំណត់ដោយឯករាជ្យថាខាំមួយណាមានគ្រោះថ្នាក់។ ក្នុងគ្រប់ករណីទាំងអស់ ចាំបាច់ត្រូវការពារខ្លួនអ្នកពីការជញ្ជក់ឈាម។
ជំងឺរលាកខួរក្បាលដែលកើតដោយធីក
នៅពេលដែលពួកគេនិយាយថា "ធីកជំងឺរលាកខួរក្បាល" ពួកគេមានន័យថាអ្នកតំណាងដូចគ្នានៃ Ixodidae ដែលជាធម្មតាត្រូវបានរកឃើញនៅក្នុងធម្មជាតិ។ មិនមែន ប្រភេទដាច់ដោយឡែកនិងបុគ្គល ប្រភេទផ្សេងគ្នាដែលចែករំលែកសមត្ថភាពក្នុងការចម្លងមេរោគនៃជំងឺរលាកខួរក្បាលដោយធីក។ ជំងឺនេះមានគ្រោះថ្នាក់ព្រោះវាអាចបណ្តាលឱ្យខ្វិននិងស្លាប់។
ការរីករាលដាល

ធីក Ixodid
ធីក Ixodid ឆ្លងក្នុងតំបន់ ហានិភ័យកើនឡើងចន្លោះពី 6 ទៅ 20% នៃ ចំនួនសរុបក្រុម arthropods នេះ។ ជំងឺរលាកខួរក្បាលមិនវិវឌ្ឍន៍ចំពោះមនុស្សគ្រប់រូបដែលខាំនោះទេ ប៉ុន្តែមានតែក្នុង 2-6% នៃករណីប៉ុណ្ណោះ។ ការស្លាប់ត្រូវបានចុះបញ្ជីនៅអឺរ៉ុបក្នុង 2% នៃករណីក្នុង 20-25% នៅក្នុងតំបន់ឆ្ងាយបូព៌ា។
ម្តងម្កាល មេរោគត្រូវបានចម្លងទៅមនុស្សដោយការទទួលទានសាច់ និងទឹកដោះគោពីសត្វដែលឈឺ។ ការឆ្លងតាមរយៈឈាមរបស់ម្ចាស់ជំនួយក្នុងអំឡុងពេលបញ្ចូលគឺអាចធ្វើទៅបាន។ មេរោគរលាកខួរក្បាលឆ្លងទៅទារកដែលមិនកើតក្នុងផ្ទៃ ដល់ទារកតាមរយៈទឹកដោះម្តាយ។
រោគសញ្ញា
រយៈពេល incubation មានចាប់ពីមួយទៅបីសប្តាហ៍។ ពី 10 ទៅ 30% នៃមនុស្សដែលខាំដោយឆ្ករលាកខួរក្បាលជាបន្តបន្ទាប់មិនកត់សំគាល់សញ្ញានៃជំងឺនោះទេ។
តើជំងឺរលាកខួរក្បាលដែលកើតដោយធីកបង្ហាញយ៉ាងដូចម្តេច៖
- សីតុណ្ហាភាពខ្ពស់, ញាក់, ក្តៅខ្លួន;
- ឈឺក្បាលនៃអាំងតង់ស៊ីតេខុសគ្នា;
- ក្រហមនៃមុខនិងក;
- ការគេងមិនលក់;
- ចង្អោរ, ក្អួត;
- បញ្ហាដកដង្ហើម;
- ខ្វិនសាច់ដុំ។

បន្ទាប់ពីខាំធីក អ្នកត្រូវតាមដានសុខភាពរបស់អ្នកដោយប្រុងប្រយ័ត្ន ហើយប្រសិនបើអ្នកមានអារម្មណ៍កាន់តែអាក្រក់ អ្នកគួរតែស្វែងរកជំនួយពីគ្រូពេទ្យភ្លាមៗ។
ការព្យាបាលជម្ងឺរលាកខួរក្បាលដោយធីក
នៅថ្ងៃដំបូង ថ្នាំ immunoglobulin ប្រឆាំងនឹងធីកត្រូវបានគ្រប់គ្រង។ វិធីសាស្រ្តនេះជួយអ្នកដែលមានមេរោគជៀសវាង ផលវិបាកធ្ងន់ធ្ងរជំងឺ។ ការត្រៀមលក្ខណៈ interferon ឡើងវិញត្រូវបានប្រើដើម្បីបង្កើនការការពាររបស់រាងកាយប្រឆាំងនឹងការឆ្លងមេរោគ។ ដើម្បីលុបបំបាត់ការឈឺក្បាលនិងរោគសញ្ញានៃការស្រវឹងថ្នាំបំបាត់ការឈឺចាប់និងវីតាមីនត្រូវបានប្រើ។
ការចាក់ថ្នាំបង្ការ និងការពារ
បន្ទាប់ពីរលាកស្រោមខួរក្បាលដោយឆ្ក និងការចាក់វ៉ាក់សាំងដោយប្រើ EnceVir ឬ FSME-Immun ភាពស៊ាំមានស្ថេរភាពត្រូវបានបង្កើតឡើង។ ការការពារត្រូវបានបង្កើតឡើងតែប្រឆាំងនឹងជំងឺនេះប៉ុណ្ណោះ ការឆ្លងមេរោគផ្សេងទៀតអាចឆ្លងតាមរយៈទឹកមាត់របស់អ្នកបូមឈាមតាមរយៈការខាំ។ ការចាក់ថ្នាំបង្ការ និងការចាក់វ៉ាក់សាំងឡើងវិញត្រូវបានអនុវត្តនៅក្នុងតំបន់ដែលមានគ្រោះថ្នាក់សម្រាប់ជំងឺរលាកស្រោមខួរក្បាលដោយធីក។ នៅក្នុងសហព័ន្ធរុស្ស៊ី តំបន់ទាំងនេះរួមមានតំបន់ភាគខាងកើតនៃអ៊ុយរ៉ាល់។
ដើម្បីជៀសវាងការឆ្លងមេរោគ អ្នកគួរស្លៀកសម្លៀកបំពាក់ការពារមូស និងប្រើសារធាតុគីមីសម្រាប់ការពារ។ ស្បែកដែលហៀរចេញអាចត្រូវបានព្យាបាលបានតែជាមួយថ្នាំការពារប៉ុណ្ណោះ។ ថ្នាំ Acaricides ដែលសម្លាប់ឆ្ក ត្រូវបានអនុវត្តទៅលើរបស់របរផ្ទាល់ខ្លួន និងសម្លៀកបំពាក់ខាងក្រៅ។

ដើម្បីជៀសវាងជំងឺដ៏ធំ ការចាក់វ៉ាក់សាំងប្រឆាំងនឹងជំងឺរលាកខួរក្បាលកំពុងត្រូវបានអនុវត្តនៅទូទាំងប្រទេស។
ជំងឺ borreliosis ដែលកើតដោយធីក
បាក់តេរី Borrelia អាចរស់នៅក្នុងបំពង់រំលាយអាហាររបស់ឆ្ក។ នៅពេលដែលពួកគេចូលទៅក្នុងចរន្តឈាមរបស់មនុស្សពួកគេបណ្តាលឱ្យមានជំងឺ Lyme ។ នេះ។ ការឆ្លងមេរោគបាក់តេរីត្រូវបានគេរកឃើញជាលើកដំបូងនៅក្នុងឆ្នាំ 1975 នៅក្នុងកុមារនៅក្នុងទីក្រុង Lyme ក្នុងសហរដ្ឋអាមេរិក។
រោគរាតត្បាត
Lyme borreliosis ត្រូវបានចម្លងដោយសត្វឆ្កែ និង taiga ixodid ticks ។ ពី 5 ទៅ 60% នៃបុគ្គលក្នុងចំនួនប្រជាជនគឺជាអាងស្តុកទឹកសម្រាប់បាក់តេរីបង្កជំងឺ។ តំបន់នៃការឆ្លងមេរោគដែលអាចកើតមានជាមួយ borreliosis ធីកនៅក្នុងប្រទេសរុស្ស៊ីមានទីតាំងនៅជាយក្រុងខាងលិចទៅឆ្នេរសមុទ្រភាគខាងកើត។ សកម្មភាពកំពូលនៃឆ្កដែលផ្ទុកមេរោគកើតឡើងក្នុងខែចាប់ពីខែឧសភាដល់ខែសីហា។ ក្នុងអំឡុងពេលនេះ មនុស្ស និងសត្វក្លាយជា "ឈ្មោល" សម្រាប់ឆ្ក។
រោគសញ្ញានិងការព្យាបាលនៃ borreliosis ឆ្ក
សញ្ញានៃការឆ្លងត្រូវបានគេសង្កេតឃើញនៅក្នុងមនុស្សតែ 1-6% ប៉ុណ្ណោះដែលត្រូវបានខាំដោយសញ្ញាមេរោគ បាក់តេរីបង្កជំងឺ. ក្នុងអំឡុងពេល incubation ភ្នាក់ងារបង្កជំងឺចូលទៅក្នុងស្រទាប់ជ្រៅនៃស្បែកដែលជាកន្លែងដែលការបន្តពូជកើតឡើង។ សញ្ញាលក្ខណៈការឆ្លងមេរោគ Borrelia - ចំណុចក្រហមនៅលើស្បែកនៅក្នុងរូបរាងនៃចិញ្ចៀនមួយ (erythema migrans) ។ មេរោគនេះប៉ះពាល់ដល់ស្បែក សន្លាក់ ប្រព័ន្ធប្រសាទ និងបេះដូង។ Lyme borreliosis មិនត្រូវបានចម្លងពីអ្នកជំងឺទៅអ្នកដទៃទេ។

សញ្ញានៃជំងឺ Lyme
រោគសញ្ញានៃជំងឺ Lyme៖
- ឈឺក្បាលនិងឈឺសន្លាក់;
- សីតុណ្ហភាពរាងកាយខ្ពស់;
- កូនកណ្តុររីកធំ;
- សន្លឹម, ងងុយដេក;
- ចង្អោរ។
បាក់តេរីធ្វើដំណើរតាមឈាមទៅកាន់សរីរាង្គផ្សេងទៀតនៃរាងកាយ ដែលបណ្តាលឱ្យឈឺសាច់ដុំ និងខ្វិន។ អ្នកដែលត្រូវគេខាំអាចនៅតែជាមនុស្សពិការ។ borreliosis ដែលកើតដោយធីកត្រូវបានព្យាបាលដោយថ្នាំប្រឆាំងនឹងបាក់តេរី។ ក្នុងពេលជាមួយគ្នានេះអ្នកជំងឺគួរតែប្រើថ្នាំប្រឆាំងនឹងការរលាក, ថ្នាំប្រឆាំងនឹងរោគនិងថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន, វីតាមីននិងសារធាតុរ៉ែ។
ការឆ្លងជំងឺគ្រុនពោះវៀនដែលកើតពីធីក និងការឆ្លងដ៏កម្រផ្សេងទៀត។
ភ្នាក់ងារមូលហេតុនៃជំងឺនេះគឺពពួកបាក់តេរីជាច្រើននៃ genus Borrelia ។ ពួកវាត្រូវបានដឹកដោយឆ្កជាច្រើនប្រភេទ ជាពិសេសឆ្ក និងឆ្ក Persian។ មនុស្សម្នាក់ឆ្លងមេរោគតាមរយៈការខាំរបស់ arthropod ។ នៅកន្លែងដែលធីកខាំ មានដុំពក (papule) លេចឡើងនៅពេលក្រោយ។
Tularemia
ការឆ្លងត្រូវបានបញ្ជូនទៅមនុស្សតាមរយៈការប៉ះពាល់ជាមួយសត្វឈឺ (សត្វកកេរ) ។ បាក់តេរីក៏ចូលទៅក្នុងខ្លួនមនុស្សតាមរយៈសាច់ ទឹកដោះគោ និងទឹកដែលមានមេរោគ។ ឆ្កទំនងជាចម្លងជំងឺ tularemia តិចជាងសត្វកកេរ។ ជំងឺនេះត្រូវបានកំណត់លក្ខណៈដោយរោគសញ្ញានៃការស្រវឹងនិងការរលាកនៃកូនកណ្តុរ។
ជម្ងឺ Ehrlichiosis
ការការពារប្រឆាំងនឹងឆ្កដោយប្រើសារធាតុគីមី៖ ថ្នាំបាញ់

ឈុតការពារសត្វល្អិត
ការត្រៀមលក្ខណៈគីមីសម្រាប់ការប្រយុទ្ធប្រឆាំងនឹងឆ្ក៖
- ថ្នាំ acaricides;
- ថ្នាំសំលាប់មេរោគ;
- ថ្នាំសំលាប់មេរោគ។
ថ្នាំសំលាប់មេរោគភាគច្រើនមាន diethyltoluamide ឬ DEET ។ សារធាតុនេះមាននៅក្នុងជែល ថ្នាំបាញ់ ក្រែម និងថ្នាំ aerosols ដែលប្រើដើម្បីការពារប្រឆាំងនឹងការខាំរបស់ arthropod ។ ខ្សែថ្នាំ DEET ដ៏ល្បីល្បាញបំផុតត្រូវបានគេហៅថា "Deta" ។ មធ្យោបាយបែបនេះត្រូវបានដំណើរការជា តំបន់បើកចំហរាងកាយ ក៏ដូចជាសម្លៀកបំពាក់ វាំងនន។ កុំអនុញ្ញាតឱ្យផលិតផលចូលទៅក្នុង បែហោងធ្មែញមាត់នៅលើ mucosa ច្រមុះ, នៅក្នុងភ្នែក។ ថ្នាំសំលាប់មេរោគគឺមិនសូវមានគ្រោះថ្នាក់ដល់មនុស្សជាងថ្នាំ acaricides ប៉ុន្តែកុំសម្លាប់ឆ្កដែលជាប់ខ្លួនរួចហើយ។

ថ្នាំ acaricidal
Pyrethroids ត្រូវបានគេប្រើជាញឹកញាប់ជាផ្នែកមួយនៃក្រុមថ្នាំនេះ - សារធាតុគីមីស្រដៀងគ្នានៅក្នុងសមាសភាពនិងលក្ខណៈសម្បត្តិទៅនឹងសមាសធាតុសកម្មនៃរុក្ខជាតិនៃគ្រួសារ Asteraceae (tansy, Dalmatian chamomile) ។ Alpha-cypermethrin ក្នុងការត្រៀមលក្ខណៈប្រឆាំងនឹងធីក គឺជាថ្នាំសំលាប់សត្វល្អិត និងថ្នាំសំលាប់មេរោគ ដែលផ្តល់ការការពារប្រឆាំងនឹងឆ្កស្ទើរតែ 100% នៃករណី។ ឧបករណ៍ការពារដ៏ពេញនិយមក្នុងចំណោមអ្នកប្រើប្រាស់គឺ Gardex ។
បន្ទាប់ពីទំនាក់ទំនងជាមួយ acaricide អ្នកបូមឈាមចុះខ្សោយហើយធ្លាក់ចុះបន្ទាប់ពី 3-5 នាទីដោយសារតែឥទ្ធិពលនៃសមាសធាតុនៅលើប្រព័ន្ធសរសៃប្រសាទ។ បន្ទាប់ពីពីរបីម៉ោងធីកងាប់។ សកម្មភាពការពារថ្នាំ acaricide បន្តរយៈពេល 2 សប្តាហ៍ ប៉ុន្តែត្រូវបានកាត់បន្ថយក្នុងអាកាសធាតុភ្លៀង។ ថ្នាំក្នុងក្រុមនេះមិនអាចលាបលើស្បែក ឬសម្លៀកបំពាក់ផ្ទាល់លើខ្លួនបានទេ។
ដើម្បីជៀសវាងការខាំ អ្នកគួរតែដឹងពីជម្រករបស់ធីក។ ប្រសិនបើការទៅលេងតំបន់គ្រោះថ្នាក់មិនអាចជៀសវាងបានទេនោះ ដើម្បីការពារខ្លួនអ្នក និងមនុស្សជាទីស្រលាញ់របស់អ្នក អ្នកត្រូវតែប្រើ សារធាតុគីមីពីក្រុមថ្នាំសំលាប់មេរោគ និងថ្នាំ acaricides ។ ប្រសិនបើរកឃើញសញ្ញាធីកជាប់នោះ វាត្រូវតែយកចេញ ហើយយកទៅមន្ទីរពិសោធន៍ដើម្បីកំណត់ការឆ្លង។
